Menú
Menú
Clases de capacitación en RCP – Academia de atención médica – Certificación BLS en línea
Nuestro curso de certificación de ACLS en línea incluye comprensión de la fisiología del corazón, descripción general de BLS y ACLS, farmacología de ACLS y capacitación en DEA. El curso es más adecuado para profesionales de la salud/médicos. Tiene 2 años de validez. Un grupo de 5 o más puede aprovechar los descuentos grupales.

$119.00 $169.00
| Capítulos | Créditos CE | Validez | Costo | Duración | ECC | Intentos de examen | Tarjeta de cartera |
|---|---|---|---|---|---|---|---|
| 17 | 4.0-8.0 | 2 Año | $119.00 | 3-4 Horas | Obediente | Ilimitado | Descargar/Imprimir/Correo |
La taquicardia se produce cuando la frecuencia o el ritmo cardíacos son demasiado rápidos (> 100 latidos/min). El aumento de la frecuencia cardíaca hace que se bombee menos sangre a través de los sistemas sistémico y pulmonar. El flujo sanguíneo bajo hará que fluya menos oxígeno al corazón y al cerebro y menos oxígeno al corazón puede provocar isquemia e infarto de miocardio. La taquicardia inestable es cuando la frecuencia cardíaca es demasiado rápida y causa condiciones inestables y síntomas causados por> 150 lpm. Algunos síntomas pueden incluir:
Los ritmos para la taquicardia inestable incluyen:
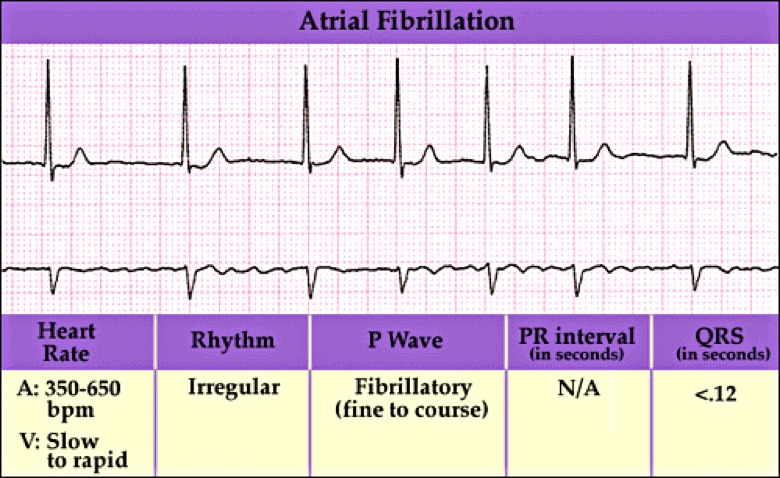
La fibrilación auricular es cuando los latidos del corazón no ocurren en los mismos intervalos. Se conoce como el temblor de los músculos y afecta a las dos aurículas del corazón.
El aleteo auricular es un ritmo cardíaco anormal que provoca latidos cardíacos rápidos e irregulares. Comienza en la aurícula y puede provocar fibrilación auricular. Por lo general, tiene una apariencia de ‘dientes de sierra’.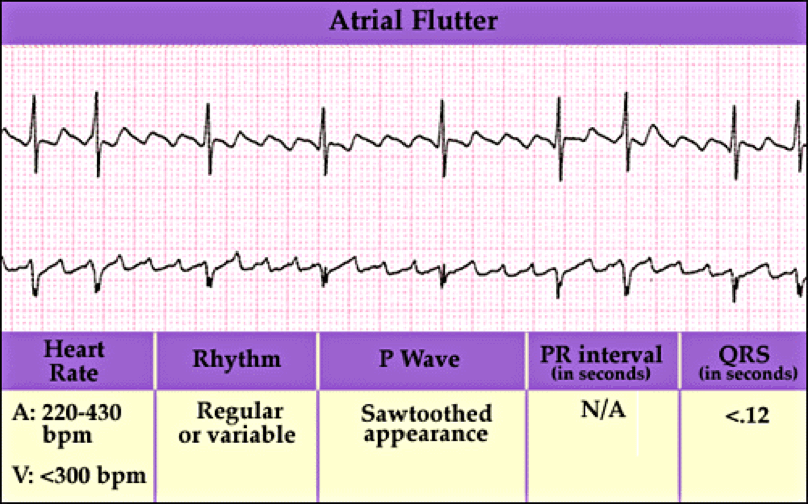
La taquicardia supraventricular (TSV) es un latido cardíaco rápido y angosto que comienza en las aurículas o el nódulo AV.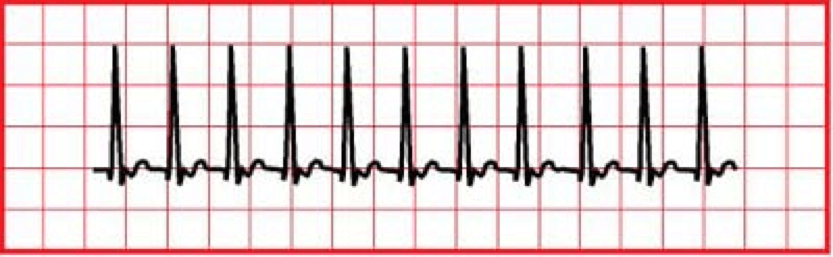
La TV monomórfica es la frecuencia cardíaca de> 150 lpm pero todos los QRS se ven iguales.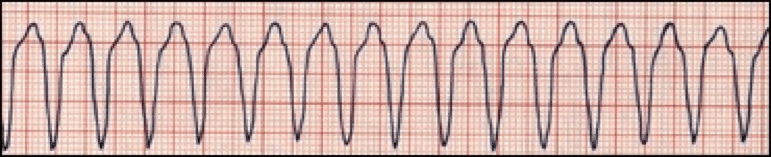
La TV polimórfica es cuando diferentes áreas de los ventrículos disparan impulsos rápidos y descoordinados.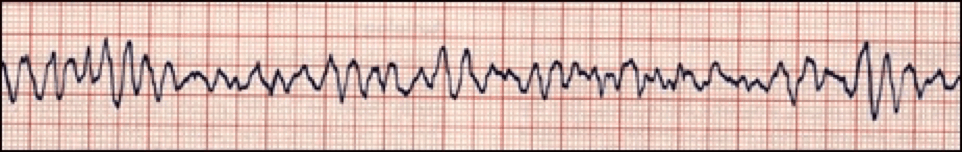
La taquicardia de complejo ancho se debe a taquicardia ventricular o TSV con complejo QRS ancho (al menos 0,12 segundos).
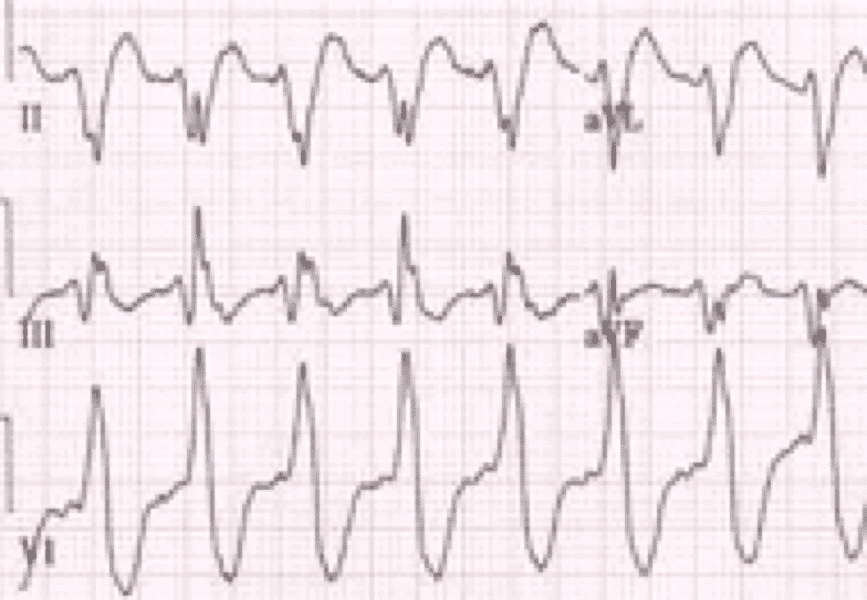
Escenario: Un paciente de 45 años llega al hospital con dolor torácico y palpitaciones. Mientras la enfermera obtenía la historia clínica y controlaba los signos vitales, el paciente se desmaya durante unos minutos.
Evaluación:
Intervenciones:
Gestión:
El siguiente es un algoritmo que muestra en detalle el manejo de la taquicardia inestable: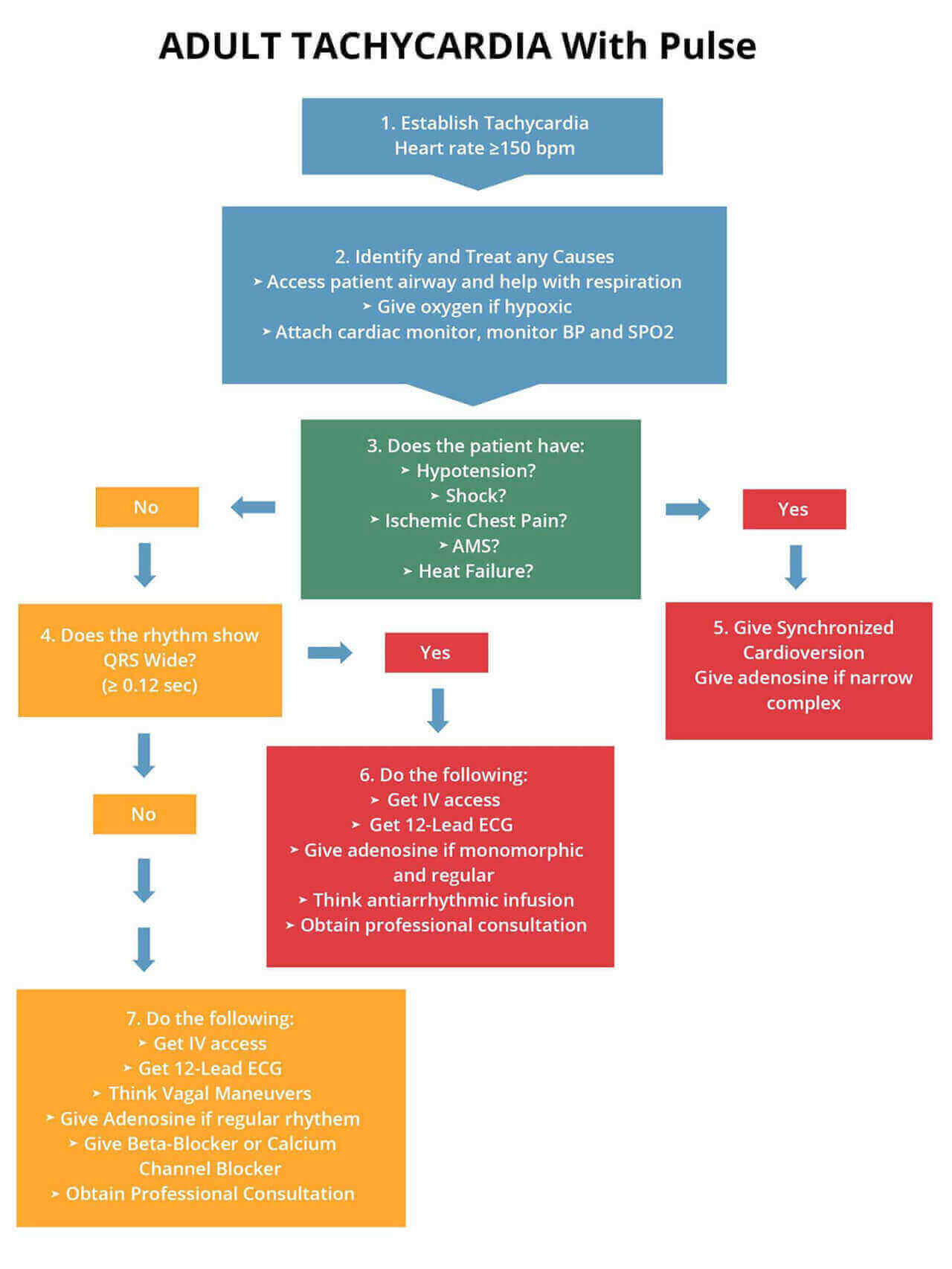

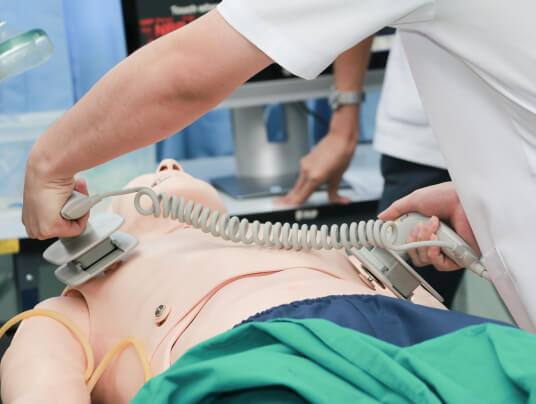
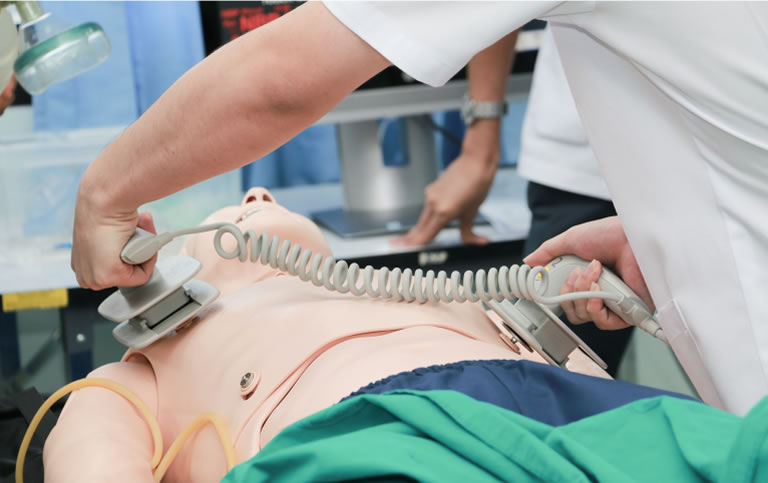
La cardioversión sincronizada se usa durante la taquicardia inestable, pero puede haber ocasiones en las que sea necesario usar una cardioversión no sincronizada.
| Ritmo | Primera Dosis (Desfibrilador Monofásico) |
| Fibrilación auricular inestable | 200J |
| TV monomórfica inestable | 100J |
| Otro SVT inestable, aleteo auricular | 200J |
| TV polimórfica inestable (forma y frecuencia irregulares) | Usar como VF con descarga de alta energía (360J) |
| Cómo dar cardioversión sincronizada |
Anestesiar al paciente a menos que esté colapsando o inestable
|
Has completado el Capítulo XV. Ahora deberías poder: