Clases de capacitación en RCP – Academia de atención médica – Certificación BLS en línea
![]() (111.773 opiniones con 4.8 estrellas)
(111.773 opiniones con 4.8 estrellas)
$119.00 $169.00
| Capítulos | Créditos CE | Validez | Coste | Duración | ECC | Intentos de examen | Tarjeta monedero |
|---|---|---|---|---|---|---|---|
| 08 | 4.0 | 2 años | $119.00 | 3-4 horas | Conforme | Sin límites | Descargar/imprimir/enviar |
Las disritmias o arritmias cardíacas son causadas por anomalías en la actividad eléctrica del corazón y pueden clasificarse como bradiarritmias, taquiarritmias o paro sin pulso.
Las bradiarritmias son las arritmias más comunes en los niños y generalmente se presentan con hipoxemia, hipotensión y acidosis. La bradicardia es una frecuencia cardíaca más lenta de lo normal para la edad del niño; por lo general, menos de 60 lpm es indicativo de bradicardia y se debe iniciar RCP de inmediato.
| Signos de bradicardia |
|
|
|
|
| Síntomas de bradicardia |
|
|
|
|
Hay 5 ejemplos de bradiarritmias que se observan en niños:
El paro del nódulo sinusal/síndrome del seno enfermo se asocia con ritmos cardíacos anormales debido al mal funcionamiento del nódulo sinusal. Estos pueden incluir ritmos de escape auricular, de la unión e idioventricular.
La bradicardia sinusal comienza en el nódulo SA con frecuencia disminuida (< 60 latidos/min). Se desarrolla debido a la disminución de la demanda metabólica y puede ser causado por hipoxia, intoxicación, hipoglucemia o hipotiroidismo.
Bloqueo AV de primer grado
El bloqueo AV de primer grado es cuando el intervalo PR está prolongado (> 0,20 segundos) y se retrasa el impulso de las aurículas a los ventrículos a través del nódulo AV. Por lo general, no hay síntomas asociados con el bloqueo AV de primer grado.
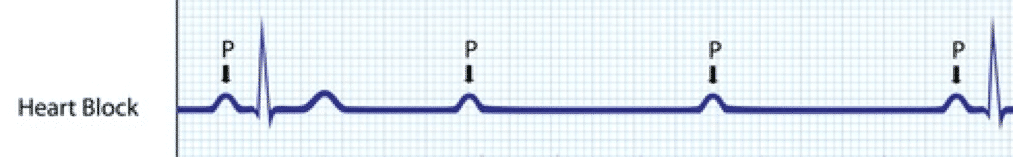
Bloqueo AV de segundo grado tipo I
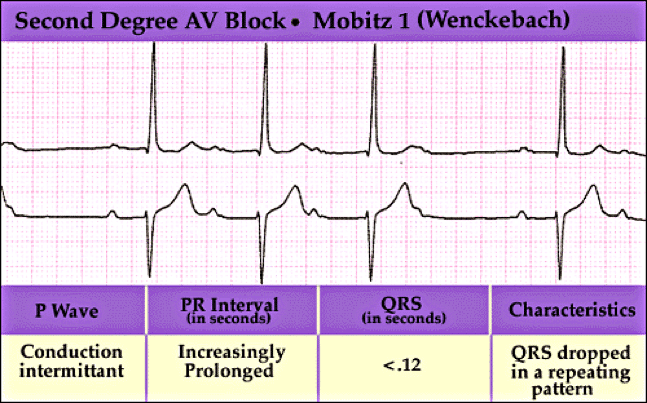
El bloqueo AV de segundo grado tipo I (Wenckebach- Mobitz I) es cuando los intervalos PR se prolongan, los intervalos RR se acortan y finalmente cae un latido. Los síntomas pueden incluir mareos, pero generalmente no se ven.
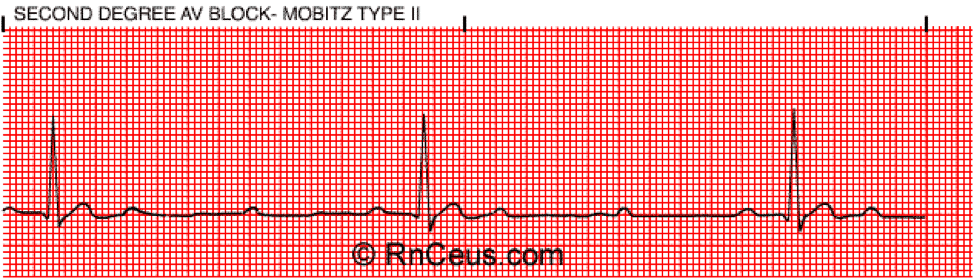
Bloqueo AV de segundo grado tipo II
El bloqueo AV de segundo grado tipo II ( Mobitz II) es cuando no hay cambios en el intervalo PR y luego un latido cae aleatoriamente. Los síntomas pueden incluir oso cardíaco irregular, presíncope o síncope.
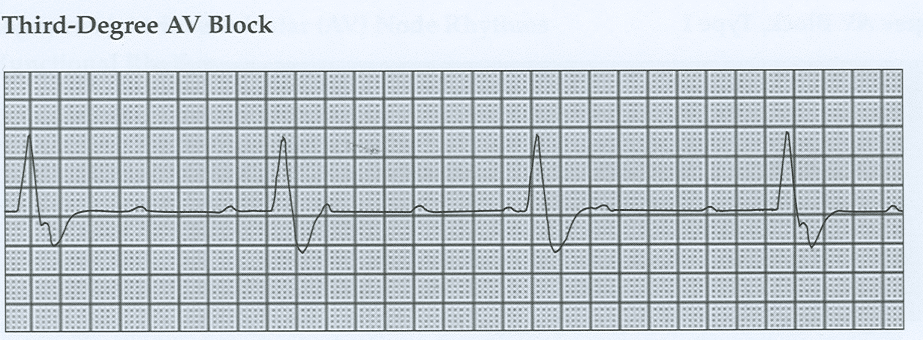
Bloqueo AV de tercer grado
El bloqueo Av de tercer grado es un bloqueo cardíaco completo en el que la onda P y los complejos QRS no están conectados. El impulso conducido en el atrio no progresa a los ventrículos. No hay comunicación entre la aurícula y los ventrículos. Los síntomas incluyen fatiga, presíncope o síncope.
El manejo adecuado de la bradiarritmia incluye el manejo de la frecuencia cardíaca y la dificultad o insuficiencia respiratoria. Los siguientes son pasos en el tratamiento de la bradicardia:
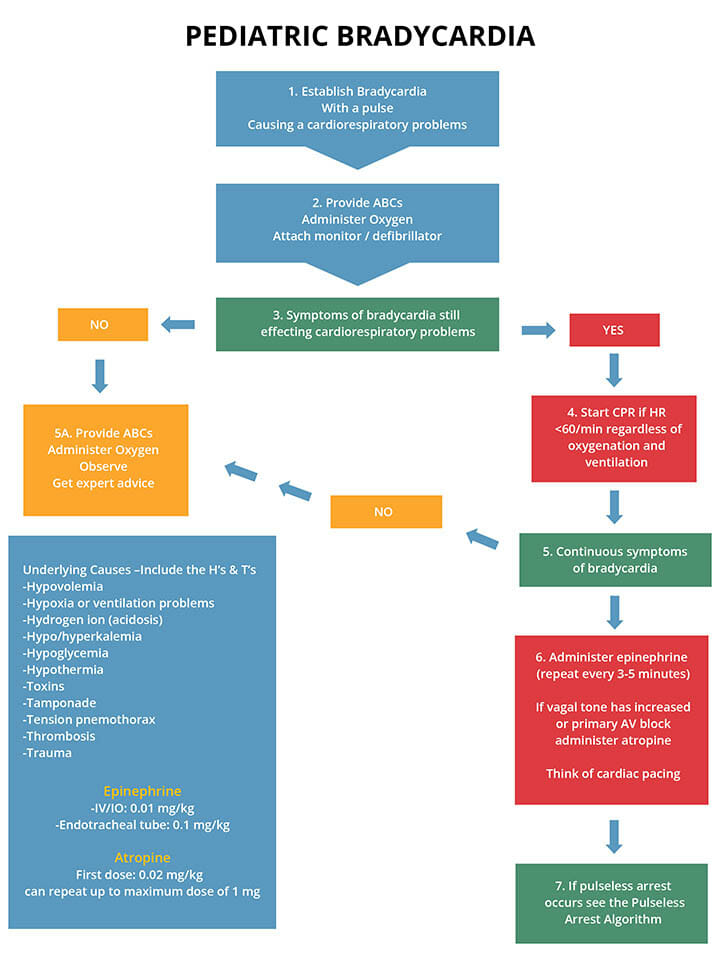
Las taquiarritmias se consideran ritmos anormales rápidos, que se originan en las aurículas o los ventrículos. La taquicardia es una frecuencia cardíaca más rápida de lo normal para la edad del niño; y debe iniciarse la RCP inmediata.
| Signos de taquicardia |
|
|
|
|
| Síntomas de la taquicardia |
|
|
|
|
Los siguientes son ejemplos de taquicardia:
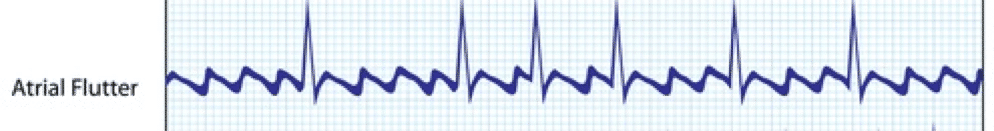
El aleteo auricular es un ritmo cardíaco anormal que provoca latidos cardíacos rápidos e irregulares. Por lo general, ocurre en las aurículas del corazón y es poco común en los niños. Algunas causas del aleteo auricular incluyen: hipertensión, isquemia, cardiomiopatía y válvula cardíaca anormal.
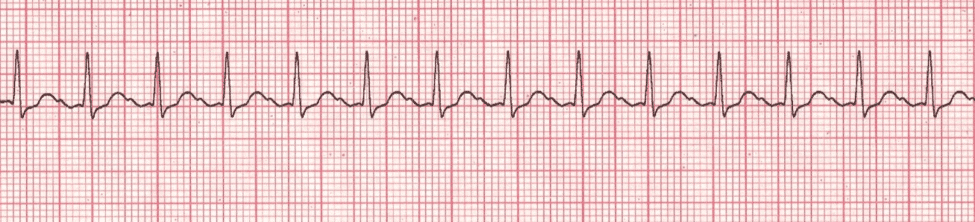
Taquicardia sinusal
La taquicardia sinusal ocurre cuando la frecuencia del impulso del nódulo SA es más alta de lo normal para la edad. Ritmo cardiaco< 220 lpm en lactantes,< 180 lpm en niños, la onda P es normal, el intervalo PR es constante y el intervalo RR es variable. Algunas causas de ST incluyen: hipoxia, hipovolemia, fiebre, veneno, estrés metabólico, trauma, dolor, ansiedad, toxicidad y anemia.
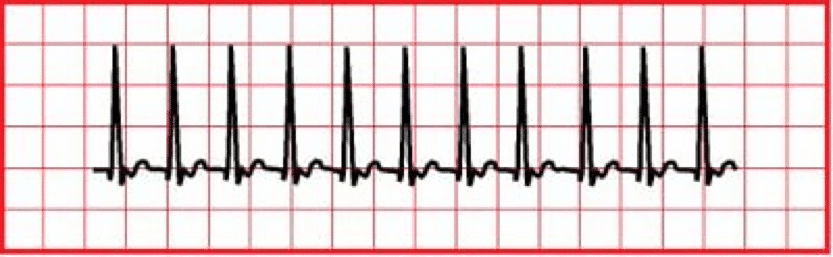
TSV
La taquicardia supraventricular (TSV) es un latido cardíaco rápido que comienza justo encima de los ventrículos. SVT es la causa más común de taquiarritmia en bebés que causa problemas cardíacos. Ritmo cardiaco> 220 lpm en lactantes,> 180 lpm en niños, la onda p es anormal; El intervalo RR es constante. Algunas causas de SVT incluyen: reentrada en el nódulo AV, foco auricular ectópico y entrada en la vía accesoria.
Taquicardia ventricular (TV)
La taquicardia ventricular (TV) comienza en los ventrículos y es poco común en los niños, y la frecuencia cardíaca es regular y de al menos 120 lpm. La TV con pulso puede hacer que la frecuencia cardíaca supere los 200 lpm y puede pasar a FV o TV sin pulso. En la TV, las ondas P no se pueden identificar y las ondas T son de polaridad opuesta al QRS. Algunas causas de TV incluyen: toxicidad por fármacos, síndrome de QT prolongado, miocarditis, enfermedad cardíaca subyacente y alteraciones electrolíticas.
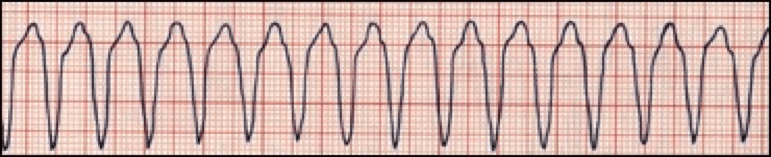
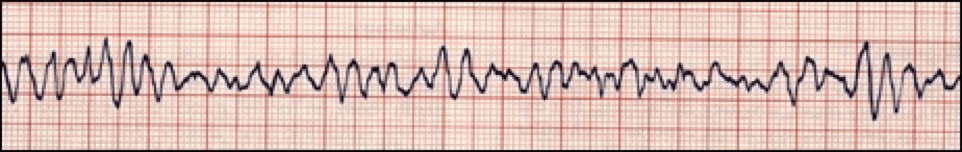
Torsades de Pointes/TV polimórfica
La TV polimórfica o Torsades de Pointes es cuando diferentes áreas de los ventrículos disparan impulsos rápidos y descoordinados. Las frecuencias ventriculares oscilan entre 150 y 250 lpm y el complejo QRS varía en apariencia. Algunas causas de TV polimórfica o Torsades de pointes incluyen: diarrea, hipomagnesemia e hipopotasemia.
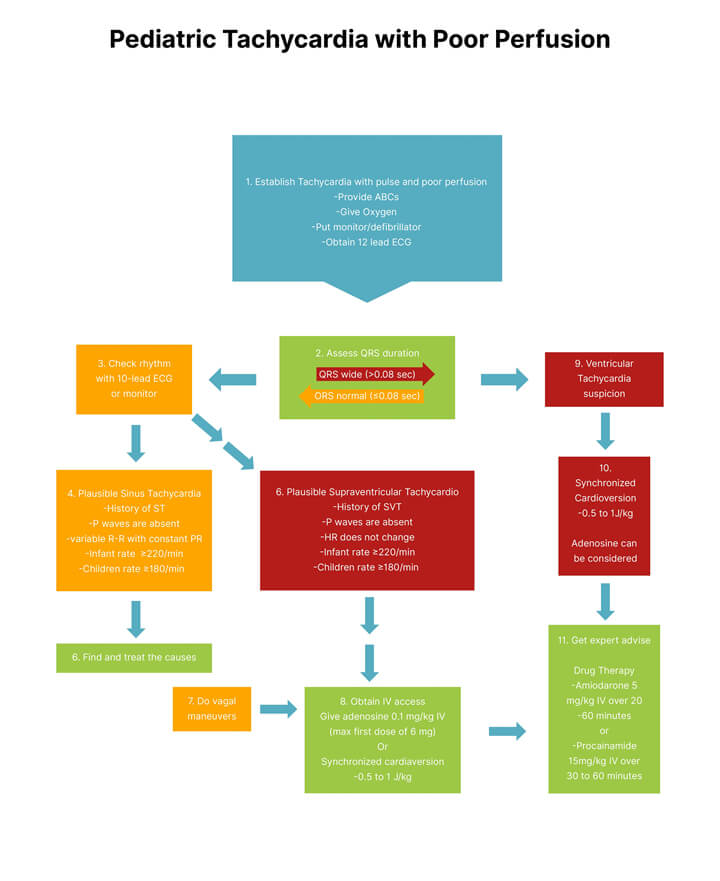
Al reconocer al niño con taquicardia activar inmediatamente el SEM y realizar el ABC
Los siguientes algoritmos muestran el manejo de la taquicardia con pulso y perfusión adecuada y con mala perfusión para niños.