Clases de capacitación en RCP – Academia de atención médica – Certificación BLS en línea
![]() (111.773 opiniones con 4.8 estrellas)
(111.773 opiniones con 4.8 estrellas)
$119.00 $169.00
| Capítulos | Créditos CE | Validez | Coste | Duración | ECC | Intentos de examen | Tarjeta monedero |
|---|---|---|---|---|---|---|---|
| 08 | 4.0 | 2 años | $119.00 | 3-4 horas | Conforme | Sin límites | Descargar/imprimir/enviar |
El shock es una afección grave que ocurre cuando no hay un suministro adecuado de oxígeno para satisfacer las necesidades de los tejidos. La falta de oxígeno en los tejidos periféricos hace que los tejidos dejen de funcionar correctamente y puede conducir rápidamente a la muerte. Hay 4 tipos de shock que ocurren en los niños:
La causa más común de shock en los niños es la hipovolemia y se debe principalmente a la pérdida de líquidos. La hipovolemia puede identificarse por disminución de la precarga, contractilidad aumentada o normal y poscarga aumentada. Las siguientes son las causas del shock hipovolémico:
| Causas del shock hipovolémico |
|
|
|
|
|
|
|
| Signos de shock hipovolémico |
|
|
|
|
|
|
|
|
|
La clave para el manejo de la hipovolemia no hemorrágica en niños es la infusión y retención de líquidos. La administración adecuada y oportuna de líquidos es crucial en el tratamiento del shock hipovolémico y puede conducir rápidamente a la recuperación. La infusión de bolos de 20 ml/kg de cristaloide isotónico será eficaz para tratar a un niño con shock hipovolémico y se pueden administrar hasta 3 bolos si el paciente no mejora.
Para el shock hemorrágico, comience con una infusión rápida de cristaloides isotónicos en bolos de 20 ml/kg y administre hasta 3 bolos para un total de 60 ml/kg. Por cada 1 mL de pérdida de sangre, es importante complementar 3 mL de cristaloides para el tratamiento inicial. Si el paciente sigue sin responder, considere la transfusión de glóbulos rojos en paquetes (PRBC) en bolos de 10 ml/kg.
No existen intervenciones farmacológicas que sean efectivas para el shock hipovolémico hemorrágico o no hemorrágico. La terapia incluye la dosificación de líquidos, la identificación de la causa de la pérdida de volumen y la corrección del desequilibrio metabólico.
El shock distributivo ocurre cuando hay una distribución inadecuada del volumen de sangre y hay una disminución de la perfusión de órganos y tejidos. El choque distributivo se puede identificar como precarga normal o disminuida, contractilidad normal o disminuida y poscarga que es variable. Hay 3 tipos de shock distributivo:
Las 2 opciones clave de tratamiento para el shock distributivo son: restauración de la estabilidad hemodinámica e identificación y control de la infección.
El shock séptico provoca una disminución en la perfusión tisular y el oxígeno debido a la infección por ciertos organismos o endotoxinas. El shock séptico se puede identificar por una precarga disminuida, contractilidad normal o disminuida y una poscarga que es variable. Los siguientes son signos de shock séptico:
| Signos de shock séptico |
|
|
|
|
|
|
|
|
|
La siguiente descripción muestra los métodos adecuados para tratar el shock séptico:
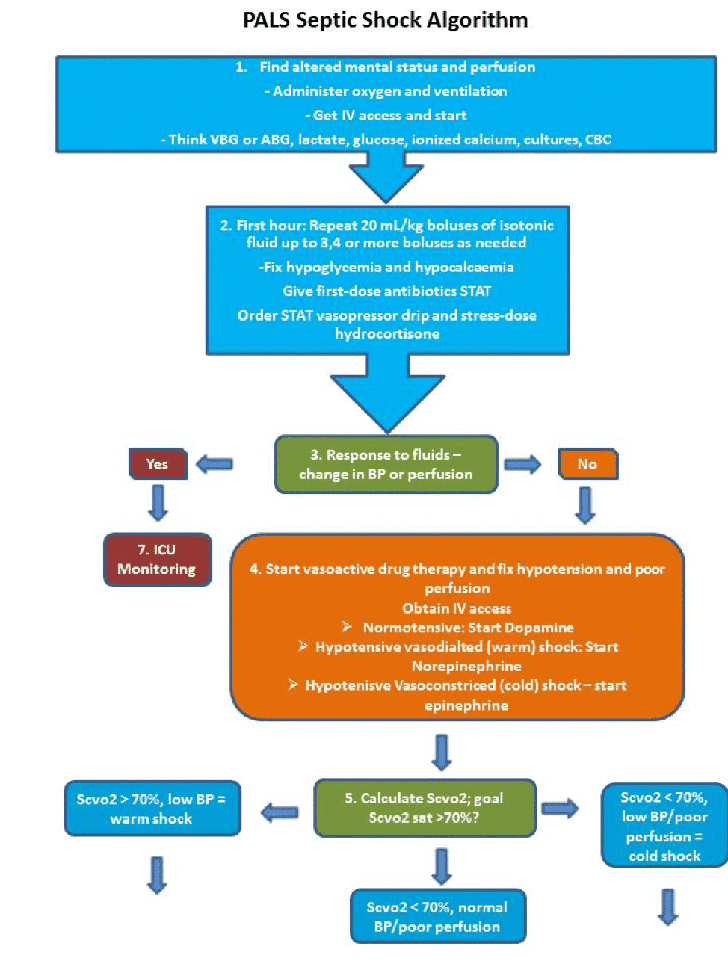
El siguiente es un algoritmo que muestra el manejo del shock séptico en pacientes pediátricos:
El shock anafiláctico produce vasodilatación y presión arterial baja con broncoconstricción que hace que el niño deje de respirar inmediatamente. La anafilaxia ocurre debido a la reacción a cierto bien, fármaco, toxina, vacuna, planta, veneno o antígeno. Los signos y síntomas de este shock incluyen:
| Signos y síntomas del shock anafiláctico |
|
|
|
|
|
|
|
|
|
El objetivo principal en el tratamiento de la anafilaxia es abordar los problemas asociados con la broncoconstricción y la vasodilatación.
La interrupción de la vía autónoma de la médula espinal debido a una lesión en la cabeza o la columna da como resultado hipotensión, bradicardia y pérdida de las señales del sistema nervioso simpático al músculo liso de las paredes de los vasos.
o
El shock cardiogénico se produce cuando los ventrículos del corazón no funcionan correctamente y hay una circulación inadecuada de sangre por todo el cuerpo. El shock cardiogénico se puede identificar por una precarga variable, contractilidad disminuida y una poscarga aumentada. Las causas y los signos del shock cardiogénico incluyen:
| Causa del shock cardiogénico |
|
|
|
|
|
|
|
| Signos de shock cardiogénico |
|
|
|
|
|
|
|
|
|
|
|
El shock obstructivo se produce cuando hay obstrucción de los grandes vasos del corazón y da como resultado una disminución del gasto cardíaco. El manejo adecuado del shock obstructivo incluye la corrección del gasto cardíaco y la perfusión tisular. Hay 4 tipos de shock obstructivo:
El taponamiento cardíaco se produce cuando hay acumulación de líquido, sangre, pus o aire en el pericardio y suele deberse a traumatismo torácico, hipotiroidismo, pericarditis, cirugía cardíaca, cáncer y rotura miocárdica. Algunos signos y síntomas de taponamiento cardíaco incluyen:
La clave para el manejo del taponamiento cardíaco es la extracción de líquido del saco pericárdico (pericardiocentesis) y la administración adecuada de líquidos para una rápida mejoría del niño.
El neumotórax a tensión es la acumulación de gal o aire en la cavidad pleural y puede ser causado por un desgarro del tejido pulmonar lesionado o un traumatismo torácico. Algunos signos de neumotórax a tensión incluyen:
| Signos y síntomas del neumotórax a tensión |
|
|
|
|
|
|
|
|
|
|
El tratamiento del neumotórax a tensión incluye la descompresión con aguja y la toracotomía para la colocación de un tubo torácico. El médico o un profesional capacitado debe insertar un catéter de aguja de calibre 18-20 en la parte superior de la tercera costilla del niño para lograr una diseminación exitosa del aire.
Las lesiones cardíacas dependientes de los conductos son defectos congénitos del corazón que se observan en las primeras semanas de vida. Las lesiones ductales dependientes incluyen ductal dependiente para el flujo sanguíneo pulmonar y una para el flujo sanguíneo sistémico. Las lesiones ductales para el flujo sanguíneo pulmonar se observan sin choque pero con cianosis en el niño. La lesión obstructiva del tracto de salida del ventrículo izquierdo se observa con shock en las primeras 2 semanas de vida cuando se cierra el conducto arterioso permeable. Los signos de dependencia ductal para el flujo sanguíneo sistémico incluyen:
| Signos de lesiones dependientes de los conductos |
|
|
|
|
|
|
|
|
El tratamiento de las lesiones dependientes de los conductos se realiza mediante la administración de prostaglandina E1, que restaura la permeabilidad de los conductos por vasodilatación. Otras técnicas de manejo incluyen apoyo mediante oxigenación, administración de agentes inotrópicos para mejorar la contractilidad, administración de líquidos para fijar el gasto cardíaco y corrección de desequilibrios metabólicos.