Clases de capacitación en RCP – Academia de atención médica – Certificación BLS en línea
![]() (111.773 opiniones con 4.8 estrellas)
(111.773 opiniones con 4.8 estrellas)
$119.00 $169.00
| Capítulos | Créditos CE | Validez | Coste | Duración | ECC | Intentos de examen | Tarjeta monedero |
|---|---|---|---|---|---|---|---|
| 08 | 4.0 | 2 años | $119.00 | 3-4 horas | Conforme | Sin límites | Descargar/imprimir/enviar |
El manejo posterior a la reanimación ocurre una vez que la salud del niño está bajo control adecuado y se logra el retorno de la circulación espontánea. El método de posresucitación evalúa el siguiente sistema de órganos para garantizar que se apliquen las técnicas de tratamiento adecuadas para el manejo y la recuperación adecuados del niño.
Los sistemas de órganos en los métodos posteriores a la reanimación son los siguientes:
| Monitor |
|
| Examen físico |
|
| Prueba de laboratorio |
|
| Pruebas no de laboratorio |
|
| Volumen intravascular |
|
| Presión sanguínea |
|
| Oxigenación de tejidos |
|
| Demanda metabólica |
|
| Arritmias |
|
| Disfunción miocárdica posterior a la parada |
|
| Monitor |
|
| Examen físico |
|
| Pruebas de laboratorio |
|
| Pruebas no de laboratorio |
|
| distensión gástrica |
|
| Íleo |
|
| Falla hepática |
|
| Examen físico |
|
| Pruebas de laboratorio |
|
| Monitor |
|
| Examen físico |
|
| Pruebas de laboratorio |
|
| Pruebas no de laboratorio |
|
| Perfusión Cerebral |
|
| glucosa en sangre |
|
| Control de temperatura |
|
| Aumento de la PIC |
|
| convulsiones |
|
| Monitor |
|
| Examen físico |
|
| Pruebas de laboratorio |
|
| Función renal |
|
| Equilibrio ácido-base |
|
| Monitor |
|
| Examen físico |
|
| Pruebas de laboratorio |
|
| Pruebas no de laboratorio |
|
| Oxigenación |
|
| Insuficiencia respiratoria |
|
| Analgesia y Sedación |
|
| Bloqueo Neuromuscular |
|
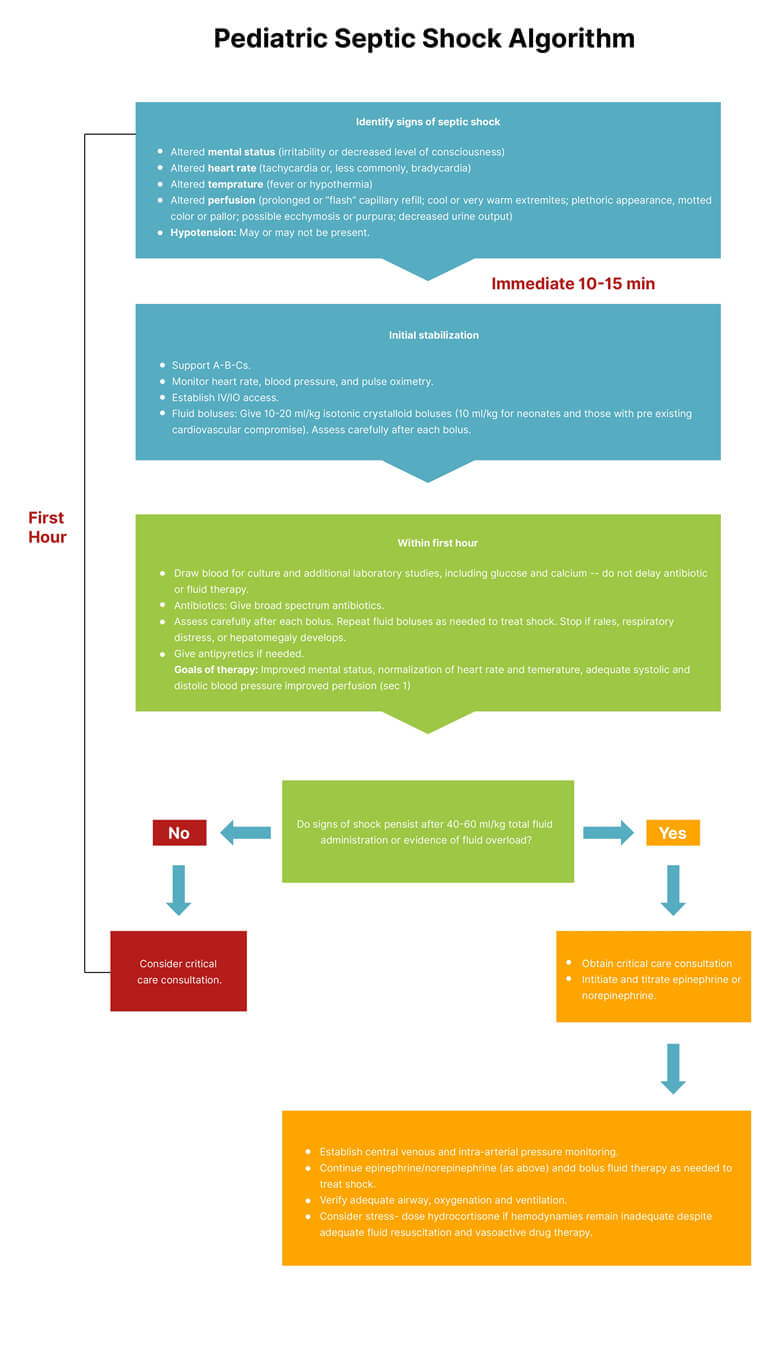
El siguiente algoritmo muestra los métodos posteriores a la reanimación de PALS para el shock: